蚊媒介感染
デング熱
デングウイルスの感染によって起こる発熱性疾患で、ネッタイシマカやヒトスジシマカ(写真)がこのウイルスを媒介します。現在、日本国内でデング熱の流行はありませんが、アジア、中東、アフリカ、中南米などでは年間1億人近くの患者が発生しており、約25万人以上が出血熱を発症しています。流行する時期は蚊の繁殖する雨季に多いとされています。

(写真)ネッタイシマカ https://idsc.niid.go.jp/iasr/25/288/dj2887.html
症状
感染後3~7日経過してから、発熱(38.0℃以上)、頭痛、目の奥の痛み、筋肉痛や関節痛といったインフルエンザ様の症状がでます。また、発熱して3~4日後から胸やお腹に赤~桃色の小さな発疹が出て、次第に手足や顔面に広がります。通常は発熱してから1週間ほどすると解熱し、回復します。しかし、この時期に一部の人は、歯茎からの出血や血便や血尿といった「出血症状」、さらには「ショック症状」をおこし、重症化することがあります(デング出血熱)。重症化した場合の致命率は、治療を受ける国の医療水準にもよりますが、1%前後とされています。
予防
デング熱の予防のためには蚊の対策が重要です。デング熱を媒介するネッタイシマカなどは、郊外だけでなく都市やリゾートにも出没します。この蚊は昼間吸血する習性があり、とくに日の出後と日没前は注意が必要です。蚊に刺されないようにするためには、肌を露出しない服装(長袖・長ズボンを着用)をするとともに、虫よけスプレー(忌避剤)、蚊取り線香などを併用しましょう。虫よけスプレーの成分としてはディート(DEET:N, N-diethyl-m-toluamide)やイカリジンが有効です。
なお、海外ではデング熱ワクチンが予防に使用されていますが、日本では承認されていません。
治療
デング熱の特効薬はありません。解熱剤(アセトアミノフェン)を使用したり、水分補給(飲水や点滴)したりします。
大事なことは、デング熱にかかった場合、もともとは元気な人であったとしても、短期間のうちに重症化し、命を落とす場合もあるので、早めに医療機関を受診することです。
流行地滞在中や帰国後に熱が出たら…
流行地に到着後、3~7日程度経過してから38℃を超える高熱が出たら、信頼できる医療機関で血液検査を受けましょう。発熱して間もない時期は、上気道炎(いわゆる「風邪」)や、インフルエンザ等と見分けがつかないこともありますが、デング熱は血小板の減少などで、容易に診断がつくことがあります。自己判断で解熱剤(アスピリン系)などを使用した場合、かえって出血症状のリスクを高めることもあり危険です。病状によっては入院して治療が必要なこともあります。
海外から帰国後に熱が出た場合も、早めに医療機関を受診してください。「最近、流行地への渡航歴がある」と、医師に伝えることが大切です。診断には血液のウイルス抗原などの検査を行います。
参考資料:
⇒ デングワクチンに関するQ&A(PDF)
⇒ デング熱予防の手引き(PDF)
ジカウイルス感染症
ジカウイルスは、主にネッタイシマカによって媒介されます。日本に常在するヒトスジシマカも媒介をします。感染経路として、性行為や経胎盤感染、輸血に伴う感染も報告されています。ジカウイルス感染症は、出生後に感染して発症するジカウイルス病と、ジカウイルスが妊娠女性に感染して胎児が発症する先天性ジカウイルス感染症に大別されます。現在、中南米、大洋州、アジア、アフリカなどに流行国が存在します。
症状
潜伏期間は2~7日間で、ジカウイルス病の約20%は症状がありますが、約80%は無症状です。主な症状は38.5度以下の発熱や皮疹、関節痛、関節炎、結膜炎、頭痛等です。感染後、数週間を経てGuillain-Barre症候群や髄膜炎を合併することがあります。また、妊婦が感染すると、胎児が先天性ジカウイルス感染症に罹患する可能性があります。
治療
特異的な治療はなく、対症療法を行います。解熱剤は、アセトアミノフェンを使用します。
予防
現時点でジカウイルス感染症のワクチンはありません。媒介蚊は昼間吸血するため、昼間の防蚊対策が重要です。流行地域滞在の際には、長袖・長ズボンの着用、皮膚が露出する部位にDEETやイカリジン含有の忌避剤を使用しましょう。
参考資料:
⇒ ジカウイルス感染症予防の手引き
⇒ ジカウイルス感染症予防ポスター
チクングニア熱
トガウイルスによる発熱疾患で、ネッタイシマカやヒトスジシマカが媒介します。
元々はアフリカで流行していましたが、2000年代になりアジアや中南米など世界の熱帯や亜熱帯で流行がみられるようになりました。日本では流行していませんが、年間10~20人の輸入症例が報告されています。
症状
潜伏期間は3~7日で、発熱と手足の関節痛が特徴的な症状です。関節痛は数カ月にわたり続くこともあります。乳児や高齢者がかかると、心臓や神経系の合併症を稀に起こすことがあります。診断には抗体検査や遺伝子検査(PCR)を行いますが、日本では公的な検査施設でしか実施されていないため、検査を希望する場合は医療機関から保健所に連絡する必要があります。
治療
特異的な治療法はありません。
予防
昼間、蚊に刺されないようにすることが大切です。海外ではワクチンが販売されていますが、日本では承認されていません。
日本脳炎(Japanese Encephalitis)
日本脳炎は、イエカが媒介する日本脳炎ウイルスの感染でおこります。日本だけでなく、東アジア、東南アジア、南アジア、オーストラリアなど広範囲で発生が報告されています。日本脳炎はヒト-ヒト感染はなく、豚などがウイルスを増やす増幅動物になります。感染しやすいのは、蚊が棲息している水辺、豚のいる環境です。日本や台湾、韓国はワクチン接種により患者発生は少なくなりましたが、その他の国々では流行が続いています。
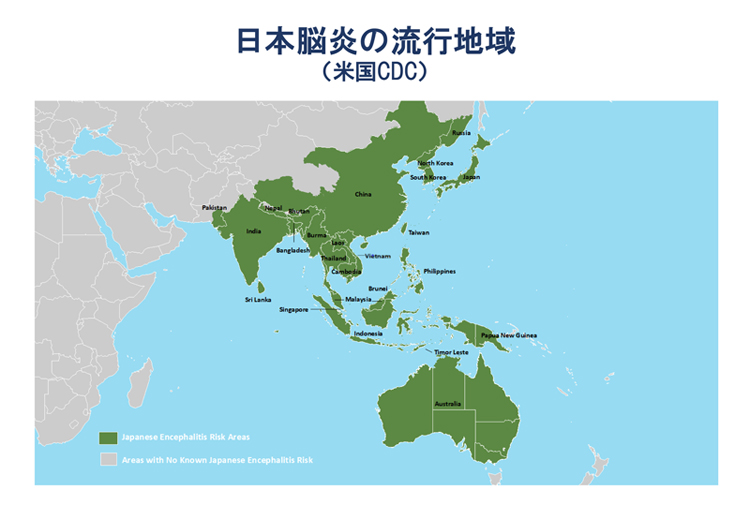
Areas at Risk for Japanese Encephalitis | Japanese Encephalitis Virus | CDC
症状
6~16日の潜伏期間ののち、38℃以上の高熱、頭痛、悪心、嘔吐、眩暈等が起こります。進行すると、意識障害やけいれん、筋硬直、脳神経症状、不随意運動、振戦や麻痺等が起こります。発症した場合の致死率は20~30%で、生存者の30~50%に神経学的後遺症が起こると言われています。
治療
特異的な治療方法はありません。
予防
予防には蚊よけ対策や予防接種があります。流行地を訪問する場合は、年齢や過去の日本脳炎ワクチン接種歴に合わせた接種をお勧めします。
マラリア
マラリア原虫による発熱疾患で、ハマダラカに媒介されます。マラリアには、熱帯熱、三日熱、卵形、四日熱の 4種類があります。その中でも、最も危険なのが熱帯熱マラリアです。
症状
マラリアの潜伏期間は1週間から1か月です。発病すると、インフルエンザのように悪寒を伴った高熱が出ます。熱帯熱マラリアの場合は、脳症、肺水腫、急性腎不全などの合併症が起きることが多くあります。
治療
マラリアは薬で治すことができる病気で、早期診断、早期治療が大切です。治療には抗マラリア薬を服用しますが、感染した地域によっては薬剤に耐性のマラリアもみられます。
※スタンバイ治療:マラリア感染が疑われた場合、重症化を防ぐため、自己判断で薬剤を服用する緊急避難的な治療方法です。医療機関へのアクセスが悪い場所で、マラリアの可能性がある場合に実施します。
予防
マラリア予防は、蚊に刺されないようにすることが一番大切です。マラリアを媒介するハマダラカは、夕方~夜間に吸血する習性があります。日没後は外出せずに、室内に留まれば感染の危険性は大幅に減少します。外出時には、長袖、長ズボン、靴下を着用するのがよいでしょう。また、屋外では虫よけのスプレーやローション、屋内では蚊取り線香、殺虫剤、蚊帳などを使用しましょう。
※予防内服:マラリア原虫をもつ蚊に刺されても発症しないように、抗マラリア薬を予防的に服用する方法です。薬剤としてはマラロンとメフロキンが日本で認可されています。
黄熱
黄熱はウイルスによる病気で、ネッタイシマカに媒介されます。発熱と肝障害による黄疸を伴うことから、このように名づけられました。熱帯アフリカや南米が流行地域です。通常は森林の中で流行しているため、渡航者が感染することは稀ですが、発病すると致死率が高くなります。黄熱ウイルスを保有する蚊が人を刺すことにより感染します。
症状
突然の発熱、頭痛、筋肉痛、吐気、嘔吐で発症します。病気が進行すると肝障害に伴う黄疸や出血症状などがみられ、致死率は20~50%になります。
予防
黄熱は発病すると致死率が高いことから、流行国に滞在する際には、短期間であってもワクチン接種をお奨めしています。なお、流行国の中には、入国する際にワクチン接種証明書の提示を求める国があります。どの国で要求されているかは、検疫所のホームページをご参照ください。黄熱ワクチンの接種は検疫所とその関連施設でのみ実施しています。1 回の接種で生涯有効です。
参考資料:
⇒ 黄熱ワクチンに関するQ&A
